Muchas personas mayores están pasando estos meses en casa con síntomas graves de enfermedad mental”
19 octubre, 2020
Aragón alcanza las 300 transfusiones de plasma a enfermos de coronavirus
19 octubre, 2020Los intensivistas alertan de que se está tensionando tanto el sistema que será difícil aguantar. El Hospital Clínico de Zaragoza está ya al límite de ocupación en las ucis y ha preparado otra unidad por si la evolución epidemiológica empeora.
El personal de las unidades de cuidados intensivos de los hospitales está acostumbrado a trabajar bajo una fuerte presión y una gran responsabilidad pero, desde que se inició la pandemia del coronavirus, ha tenido que redoblar sus esfuerzos para dar respuesta a la creciente demanda asistencial. En Aragón, la crisis sanitaria solo dio una ligera tregua la primera quincena de julio y, desde entonces, la ocupación de pacientes covid se ha mantenido tan alta que está llevando al límite la capacidad de las ucis... y del personal.
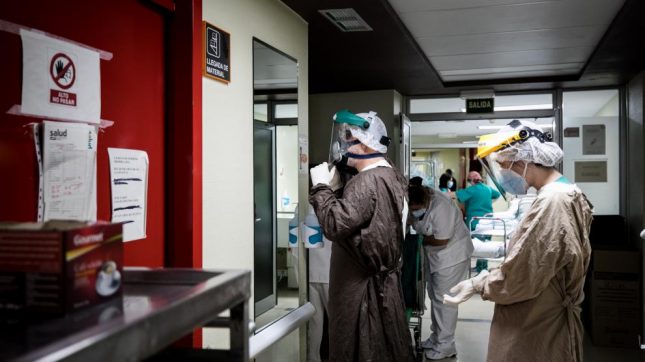
Una situación que preocupa, y mucho, a los profesionales sanitarios, que reconocen que están "agotados" tras ocho meses "muy duros" de lucha contra el virus, "desilusionados" por actitudes irresponsables que no contribuyen a frenar los contagios y "resignados" porque, según coinciden, "no se ve el final" a esta situación. Lejos de reducirse los contagios, observan con inquietud cómo cada día llegan más y más personas enfermas. Una mañana en el Hospital Clínico Universitario Lozano Blesa de Zaragoza permite comprobar el frenético ritmo de trabajo de un equipo compuesto por casi 200 profesionales –entre médicos, enfermeros, técnicos en cuidados auxiliares de enfermería, celadores o limpiadores– que permiten que este complejo engranaje funcione cada día.
A las 8.00 comienza el turno de mañana en la uci del Clínico, el hospital que más pacientes con coronavirus ha atendido en Aragón, 2.812, de los que 183 han requerido cuidados intensivos. La unidad tiene 34 camas, está situada en la primera planta y ha reorganizado sus espacios para crear zonas covid y no covid en las áreas médica y quirúrgica. El doctor Juan José Araiz, jefe de servicio en funciones de la uci, explica que el pasado viernes, cuando salía de guardia, tenían 19 pacientes covid y el día anterior, 22. Tres de ellos estaban en la sala polivalente, la que era la unidad coronaria, que cuenta con siete boxes, todos con baño individual, transformados ahora en esclusa para permitir al personal ponerse y quitarse allí los trajes de protección: "Estamos al límite. Solo hay dos camas libres, una para covid". Además de la polivalente, que acoge tanto enfermos con la infección por SARS-CoV-2 como de otras patologías, hay dos zonas exclusivas para coronavirus. En este espacio, los profesionales deben equiparse previamente con todo el equipo de protección, con la sobrecarga y dificultad que supone para ellos permanecer así durante horas, a veces hasta todo el turno.
Antes de marzo todo era para críticos de patologías distintas a coronavirus. Ahora, para ellos se reserva menos de la mitad. Durante la primera oleada, dice, "fue un brote muy grande en un relativo periodo corto de tiempo". Eso obligó a abrir ucis en otros espacios del hospital, algo que en estos momentos aún no ha sido necesario: "Nos confinaron y desaparecieron los accidentes de tráfico y laborales, la cirugía programada y el resto de patologías. Todas las camas las teníamos para covid. Ahora, la gente sigue viajando, trabajando, ha perdido el miedo a venir a los hospitales. No tenemos tanto coronavirus como en marzo, pero estamos casi peor que la otra vez". De hecho, trabajan con una ocupación del 99 o incluso del 100%. "Por eso, cuando escucho que el índice de camas disponibles en Aragón es del 30% no doy crédito", dice. Una situación asistencial que les obliga a sacar a un enfermo que está "aceptablemente bien" para meter a otro que "se está muriendo". El 16 de julio ingresó el primer paciente de la segunda oleada y, dos semanas después, empezaron ya con ocupaciones medias del 95% en uci de forma continuada. "Se está tensionando tanto el sistema sanitario –añade– que esto no lo podremos soportar más tiempo".
El doctor Joaquín Costán, director médico del Clínico, comparte esta visión: "En esta fase estamos recibiendo lo que se atendía habitualmente, más la covid. Eso supone unas 100 camas extra en el hospital. Se están viendo tumores más avanzados que no son rescatables a nivel de cirugía o descompensaciones diabéticas". En este sentido, añadió: "Vivimos una situación estable de mucha tensión. Llevamos dos meses con más de más de 100 hospitalizados por covid y no hay manera de que la cifra baje, y cuando crees que va a descender vemos las tasas de positividad en la población y sabemos que a la semana vamos a tener un porcentaje de ingresados en uci y en planta. Es como si no vieses el final". "El sistema sanitario se está cansando –asegura–. En la primera oleada vimos un impulso de todo el mundo, estábamos todos a una para sacar esto adelante, pero ahora está estancado. Esa ilusión ha desaparecido y hay agotamiento, desilusión... Los aplausos en los balcones han quedado ya como una anécdota".
"Es como si cada día chocaran dos trenes"
La doctora Pilar Luque, jefa de sección de las ucis del Clínico, resume de forma gráfica el sentir general del personal: "Nos hemos dado cuenta de que la nueva normalidad es esto, tener siempre muchos pacientes ingresados. Y va a aumentar. Ya no sé si nos pilla cansados, entregados o resignados, es lo que nos ha tocado. Si miras el número de muertos (a nivel nacional), sería el equivalente a que a diario chocaran dos trenes" y provocaran decenas de muertos. "El día a día –relata– supone tres veces más trabajo que antes y, sobre todo, el problema de no tener camas. Lo primero que hacemos al llegar es ver si hay alguna libre, y lo segundo, si hay alguien para sacar. Se adelantan salidas por falta de espacio".