Un ratón gestado sin padre logra reproducirse
15 marzo, 2022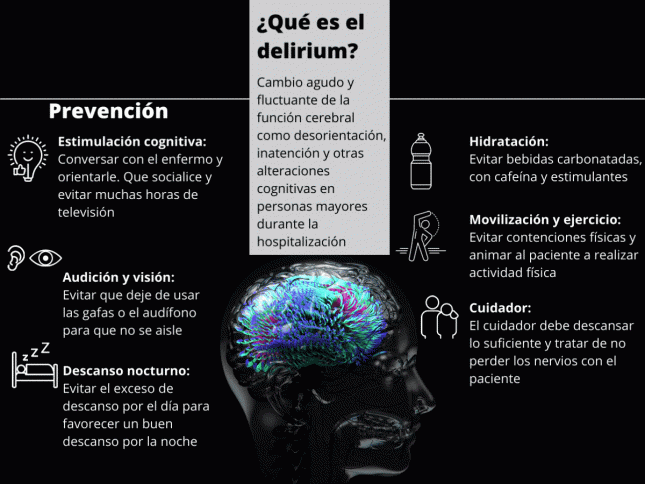
Qué es el delirium y cómo prevenirlo
16 marzo, 2022Este tipo de inmunidad está generando todo un revuelo entre la comunidad científica
La inmunidad híbrida se ha revelado como el estado más eficaz a la hora de prevenir un nuevo contagio por SARS-CoV-2. Básicamente, consiste en una pauta completa de vacunación y un contagio, ya sea previo o posterior a las inoculaciones. La combinación del aporte de la vacuna y la propia respuesta inmunológica del cuerpo, que genera además memoria de réplica ante futuros ataques, convierte a la persona en mucho más resistente a futuras infecciones.
La llegada de la variante ómicron a finales del pasado mes de noviembre trastocó todos los esquemas, por su alta capacidad de transmisión; aunque se reveló como menos agresiva que su predecesora, la delta, multiplicó los contagios. Su variante silenciosa, de la que se viene hablando en el último mes y medio, también ha motivado que la precaución ante los contagios se redoble en medio de un clima de relajación general, que ya contempla incluso el inminente final del uso de las mascarillas en espacios interiores.
La respuesta de anticuerpos en personas que se han contagiado de covid y se han vacunado con Pfizer o Moderna
Ya había estudios previos al respecto. En el otoño de 2020, un equipo de virólogos de la Universidad Rockefeller de Nueva York comenzó un proyecto de un año para tratar de prevenir futuras evoluciones peligrosas del virus que causa el covid-19. La meta era crear una versión artificial de la proteína de espiga de covid-19; se testaron diversas combinaciones de mutaciones en la superficie de la proteína de espiga hasta hallar 20 que parecían hacerla muy resistente. Cuando la prueba se llevó a la sangre de personas que se habían recuperado de covid-19 en 2020 y luego también fueron vacunadas muchos meses después, sus anticuerpos pudieron unirse al virus y neutralizarlo por completo. Al parecer, este equipo comprobó que cuando las personas que han tenido covid-19 se vacunan con una vacuna de ARNm -Pfizer o Moderna- producen una respuesta de anticuerpos tres veces mayor que aquellos que recibieron la vacuna sin infección previa.